PROTOCOLO DE PATOLOGÍAS MÚSCULO-ESQUELÉTICAS DE EXTREMIDAD SUPERIOR (MEES)
Esta vez, hablaremos de las patologías que sufren los trabajadores en sus extremidades superiores debido a el esfuerzo físico que le ha exigido la vida laboral, como hemos dicho tantas veces, una patología músculo-esquelética es un problema que se densifica en un largo periodo de tiempo, y depende de cada persona, puede presentarse en meses o años, ya que ocurre a través de la acumulación de estrés articular en músculos, tendones y/o ligamentos al ejecutar por un largo periodo de tiempo las tareas laborales que le demanda su trabajo, y estas reciben el nombre de enfermedades profesionales
Existe un grupo de lesiones o enfermedades profesionales que están reconocidas como tal, por el ministerio de trabajo y previsión social, y para eso, debe seguirse un protocolo que las regula en su calificación como patología. PATOLOGÍA (enfermedad física o mental que padece una persona)
Aquí presentaremos el protocolo y las patologías reconocidas como enfermedad profesional.
Todo esto de acuerdo al Compendio de Normas del Seguro Social de Accidentes del Trabajo y Enfermedades Profesionales; por lo que tiene directa relación con la publicación de la semana pasada enfermedades profesionales y consecuencias para el empleador, también te aportaremos los diagnósticos médicos de cada una de las patologías aquí nombradas.
LIBRO III. DENUNCIA, CALIFICACIÓN Y EVALUACIÓN DE INCAPACIDADES PERMANENTES
TÍTULO III. Calificación de enfermedades profesionales
A. Protocolo General (No abordado)
B. Protocolo de patologías músculo esqueléticas de extremidad superior (MEES)
CAPÍTULO I.
Aspectos Generales
Conforme a lo establecido en el Decreto Supremo Nº109, de 1968, del Ministerio de Trabajo y Previsión Social, se consideran como enfermedad profesional, las lesiones de los órganos del movimiento, incluyendo trastornos de la circulación y sensibilidad, así como lesiones del sistema nervioso periférico, causadas de manera directa por agentes de riesgo específicos tales como, movimiento, vibración, fricción y compresión continuos, a los que se ve expuesto el trabajador en el desempeño de su quehacer laboral. Dicho decreto establece además que estas enfermedades pueden causar incapacidad temporal o incapacidad permanente.
1. Definiciones operacionales
Patología músculo esquelética como consecuencia de exposición a agentes de riesgo.
Corresponde a una alteración de las unidades músculo-tendinosas, de los nervios periféricos o del sistema vascular, generada directamente por la exposición a un riesgo específico que exista o haya existido en el lugar de trabajo. Independientemente de la presencia de patologías preexistentes, dicha alteración podrá ser considerada como una enfermedad profesional.
Dicha alteración también podrá ser considerada como enfermedad profesional, si el trabajador tiene una historia ocupacional que demuestra exposición previa suficiente, aun cuando en la entidad empleadora en la que actualmente se desempeña, no se encuentre expuesto.
Patología músculo esquelética producto de un accidente del trabajo
Corresponde a la sintomatología o afección músculo esquelética aguda secundaria a un evento puntual de sobrecarga biomecánica en el trabajo.
2. Patologías a las que aplica este protocolo
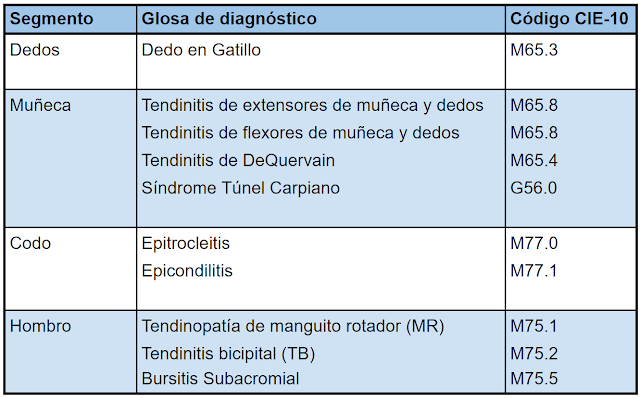
Este protocolo regula la calificación de las patologías músculo-esqueléticas de extremidad superior (MEES), que comprometan los siguientes segmentos:
En caso de diagnosticarse alguna de las enfermedades señaladas en la tabla precedente, éstas deberán ser consignadas como diagnóstico principal, al menos con las glosas descritas, sin perjuicio de complementarse con especificaciones o diagnósticos secundarios. Para fines de análisis, los organismos administradores deberán ser rigurosos en el establecimiento de estos diagnósticos y su posterior codificación.
PATOLOGÍAS
De acuerdo a lo anteriormente expuesto, te daremos algunas referencias de estas patologías: la causa y los síntomas de cada uno para que estés atento a si alguno de tus trabajadores presenta uno de estos síntomas, recuerda que cada tipo de tarea laboral tiene factores de riesgo particulares, y de acuerdo a eso, es lo que a largo plazo producirá o desarrollará, acá lo importante, es saber cuáles son estos factores de riesgo, para poder tomar acción y realizar, adecuar, sumar y/o promover momentos y actividades de prevención.
Dicho esto, acá te presentamos los diagnósticos recién nombrados:
Dedos en Gatillo
Conocida como tenosinovitis estenosante, el dedo en gatillo es una patología que afecta las estructuras involucradas en la flexión de los dedos de la mano, haciendo que estos no puedan moverse con normalidad en su rango completo. Los tendones de los dedos pasan por dentro de unas poleas, especies de cinturones, y cuando estos se inflaman, dificultan el paso y deslizamiento del tendón a través de este túnel, que termina inflamándose más, llegando a atraparse en la polea. Así, el dedo queda bloqueado en una posición de flexión, que da la sensación característica de resalte o “gatillo” al desbloquearse y lograr estirarse nuevamente.
Síntomas
Si bien es una enfermedad benigna, genera dolor y dificultad en el uso de la mano. En cuadros leves e iniciales, solo hay inflamación y una infiltración local con corticoides puede ser el tratamiento de elección para desinflamar la zona, sin embargo, igual pueden reaparecer los síntomas al cabo de algunos meses. En casos más avanzados, donde ya se han establecido elementos estructurales más que inflamatorios, puede requerirse una cirugía, la que suele ser definitiva. El procedimiento quirúrgico consiste en realizar una pequeña incisión en la base del dedo afectado para abrir la polea comprometida y así el tendón se libera y vuelve a deslizarse sin problemas. Suele realizarse en forma ambulatoria y habitualmente al cabo de unas tres semanas se pueden retomar las actividades con normalidad, incluso las deportivas
Tendinitis o tenosinovitis de extensores de la muñeca y mano
Es una patología frecuente en personas cuya actividad laboral implique movimientos repetidos de mano y muñeca como en el caso de los peluqueros, camareros, cajeros, oficinistas, etc. Esta patología se caracteriza por la inflamación de la vaina que recubre los tendones por el sobreuso de la articulación de la muñeca y la mano.
Síntomas
La principal característica de esta lesión es el dolor y la inflamación de la cara dorsal de la muñeca, debido a la inflamación de la vaina que recubre los tendones; El paciente refiere dolor al realizar movimientos con la muñeca como coger un objeto, girar la muñeca o escribir en una pizarra; y/o Sensación de rigidez al realizar movimientos con la muñeca, además del dolor incapacitante para realizar las actividades de la vida diaria.
Tendinitis o tenosinovitis de flexores de la muñeca y mano
La lesión de los tendones flexores de la mano se deben principalmente por heridas profundas causadas por un cuchillo o vidrio, también por un tirón repentino que origina una ruptura parcial o total del tendón, un ejemplo es en el caso de los futbolistas específicamente los porteros, que al tratar de agarrar el balón este escapa de las manos llevando los dedos en hiperextensión. Ocasionando, deficiencias de las estructuras corporales, limitaciones en la actividad.
Síntomas
Las principales manifestaciones son: Dolor al mover la muñeca y sensibilidad en las zonas alrededor del tendón; Dolor intenso al realizar un determinado movimiento; Malestar durante los periodos de descanso, sobre todo por la noche; y Hormigueo de la zona.
Tenosinovitis De Quervain
Es una inflamación de los tejidos que rodean los tendones que extienden el pulgar y se ubican en el dorso de la muñeca. Esta condición se produce porque los tendones extensores se organizan en compartimientos que los mantienen en su posición. Estos compartimientos pueden engrosarse y aumentar la fricción del tendón al moverse, produciendo inflamación y dolor.
Síntomas
Dolor al mover la muñeca y el pulgar. El dolor es mayor cuando se hace fuerza con el pulgar y la mano, o al tocar directamente el trayecto de los tendones. Otros síntomas incluyen rigidez al mover el pulgar, aumento de volumen y crepito. Las actividades repetitivas de fuerza con la mano y pulgar predisponen a esta condición. Es muy común en madres de niños pequeños que deben levantarlos frecuentemente. También se ve en personas que caminan con bastones o deportistas que usan raquetas.
Síndrome del túnel Carpiano
Ocurre por la presión sobre el nervio mediano, el nervio mediano proporciona sensibilidad y movimiento a la "región palmar" de la mano (palma de la mano, dedo pulgar, dedo índice, dedo medio y lado palmar del dedo anular). El área en la muñeca por donde el nervio ingresa a la mano se llama túnel carpiano. Dicho túnel normalmente es estrecho, de manera que cualquier inflamación puede comprimir el nervio.
Síntomas
Entumecimiento u hormigueo en el pulgar y en los dos o tres dedos siguientes en una o ambas manos; Entumecimiento u hormigueo en la palma de la mano; Dolor que se irradia hasta el codo; Dolor en la mano o en la muñeca en una o en ambas manos; Problemas con los movimientos finos de los dedos (coordinación) en una o ambas manos; Atrofia del músculo por debajo del pulgar (en casos avanzados o prolongados); Agarre débil o dificultad para cargar bolsas (es una queja e imposibilidad de hacer la pinza); y Debilidad en una o ambas manos.
Epitrocleitis
La epitrocleitis, epicondilitis medial o “codo de golfista”, es una patología que se caracteriza por un dolor en la cara interna del codo, sobre la epitróclea (prominencia ósea en la región interna del extremo distal del húmero), debido al sobreuso o estrés repetitivo de la inserción muscular en esta zona. La epitróclea es el origen común del grupo muscular encargado de flectar la muñeca y los dedos y de pronar el antebrazo (dejar la palma de la mano mirando hacia abajo). En esta zona se produciría la lesión. Sin embargo, el resto del grupo muscular también podría verse afectado. La causa principal del codo de golfista sería el sobreuso o estrés repetitivo en esta región músculo-tendinosa, en la cual se iniciaría un proceso inflamatorio que evolucionaría a una degeneración tendinosa, caracterizada por micro roturas tendíneas y una respuesta reparativa fallida. Esta patología se ha asociado a actividades repetitivas que involucran flexión de muñeca y pronación del antebrazo.
Síntomas
Los pacientes refieren dolor en la región interna del codo, el cual empeora al realizar flexión de muñeca y pronación del antebrazo contra una resistencia. En ocasiones, el dolor puede irradiarse a esa zona y cuando existe dolor crónico, se puede agregar debilidad al empuñar la mano u objetos.
Epicondilitis
Es una alteración de la inserción de los tendones extensores de la muñeca en el epicóndilo (de ahí el nombre, epicondilitis), una estructura en el extremo distal del húmero. La causa principal es el desgaste y proceso degenerativo que sufren los tendones. La sobrecarga del tendón en su llegada al hueso y en su unión al músculo produce dolor. Normalmente, las actividades repetitivas con extensión de la muñeca o de fuerza, como levantar y agarrar objetos, producen estos síntomas. Es decir, es una lesión por esfuerzo repetitivo en el movimiento de pronación-supinación forzada (palma arriba-palma abajo), donde se inflaman los tendones de músculos de los dedos, la muñeca y antebrazo.
Síntomas
El síntoma más importante es el dolor sobre la cara lateral del codo. El dolor se asocia a movimientos de fuerza y extensión de muñeca, pudiendo irradiarse por el antebrazo y la mano. Los pacientes se sienten imposibilitados en tomar objetos con la palma de la mano mirando hacia abajo y realizar fuerza de puño. Si se continúan haciendo los movimientos causantes de la lesión, el dolor acaba siendo constante y provoca impotencia funcional.
Tendinitis del manguito de los rotadores
El manguito rotador, manguito de los rotadores o manguito rotatorio es la agrupación de músculos y tendones cuya función consiste en proporcionar estabilidad al hombro. Este conjunto de músculos conecta la escápula con la cabeza del húmero. Si los tendones del manguito rotatorio se inflaman, esto es conocido como tendinitis. Los tendones pueden quedar pellizcados contra una de las otras estructuras que componen la articulación del hombro. Esto puede ser la causa y el resultado de tendinitis.
Síntomas
Dolor y sensibilidad en el hombro (esto puede extenderse también al brazo), especialmente cuando se levanta el brazo lateralmente, se trata de alcanzar algo detrás de uno o se levanta o arrastra un peso grande; También puede generar Dolor profundo en el hombro; Perturbación de sueño por dolor nocturno, especialmente cuando uno duerme sobre el lado afectado; Dificultad al peinarse, tocarse la espalda; sensación de debilidad en el hombro; y Según el tipo de lesión, el dolor puede aparecer gradualmente (lo que es común en caso de tendinitis) o se pueden sufrir súbitas punzadas dolorosas (lo que es común si hay un desgarramiento).
Tendinitis Bicipital
El músculo bíceps braquial situado en la cara anterior del brazo se compone de dos cabezas. La cabeza larga la más lateral y la cabeza corta más interna. El tendón de la cabeza larga situada en la corredera bicipital es el que sufre la mayoría de las lesiones. Además, esta lesión normalmente suele ir asociada a otra lesión de hombro como una lesión del manguito de los rotadores.
Síntomas
En un inicio el dolor empieza al realizar un ejercicio o algún movimiento en concreto, pero puede llegar a doler hasta en reposo; El paciente siente dolor al levantar el brazo o al flexionar el codo sobre todo si tiene un objeto pesado en la mano; y/o El paciente puede presentar sensación de debilidad e impotencia funcional al realizar las tareas del día a día como ponerse una camisa o coger un objeto de un armario alto, etc.
Bursitis Subacromial
Es la inflamación de la bursa situada debajo del acromion. La bursa es una bolsa llena de líquido sinovial que protege la articulación de fricciones permitiendo así el movimiento adecuado entre las estructuras del hombro. Esta bursa esta situada justo por debajo del acromion (prominencia ósea de la escápula) y por encima de la musculatura del manguito de los rotadores. Por lo tanto, si este espacio subacromial disminuye su tamaño, la bursa se ve comprometida y se inflama.
Síntomas
El dolor se refiere en la parte superior del hombro, pero también se puede irradiar hacia el brazo; Al realizar movimientos que requieran un levantamiento del brazo por encima de la línea del hombro; y/o El dolor limita el rango de movimiento articular del hombro dificultando acciones tan cotidianas como peinarse, ponerse una camisa o abrocharse el sujetador.
Conclusión
Como ya vimos, una enfermedad reconocida como laboral o profesional, no es cualquier dolor que se sienta al momento de ejecutar las tareas laborales, éstas deberán ser analizadas por médicos especialistas en medicina ocupacional, y este equipo deberá tener la mayor cantidad de información respecto al caso, eso quiere decir, exámenes médicos de la persona afectada, un análisis de las instalaciones y tareas que realiza en la empresa, responder cuestionarios que están diseñados para recopilar información que no se tiene a la vista, entre otras, que ayudarán a fortalecer o robustecer el fundamento del diagnóstico.
Para un emprendedor o empresario, quien ya tiene un grupo de personas trabajando con él, es importante realizar un análisis de los roles y tareas laborales que son parte de la producción, ya que dependiendo del factor de riesgo al que estén expuestos, será la gravedad de la lesión o enfermedad que desarrollen; Y NO sólo la forma o el esfuerzo de la tarea, sino que también cuenta, y mucho, los tiempos de descanso y reposo se tomen.
Otra forma de aportar a la prevención de estas enfermedades profesionales, son las capacitaciones o seminarios formativos, que se encargan de explicar a los trabajadores, los factores de riesgo a los que están expuestos y la forma de prevenirlos, de acuerdo cambios en la organización y orden de las tareas, rotación de tareas, tiempos de descanso, y sobre todo ejercicios que les sirva para preparar el cuerpo previamente al inicio de la jornada, ejercicios durante la jornada laboral y ejercicios para ejecutar después de la jornada laboral.
Saludos.
Fuentes y referencias legales
- DS 109 1968 Ministerio de trabajo
https://www.suseso.cl/613/w3-propertyvalue-136546.html
- Patologías
https://www.clinicauandes.cl/noticia/que-es-el-dedo-en-gatillo
https://www.fisify.com/dolor-de-muneca/tenosinovitis-extensores/
https://www.fisify.com/dolor-de-hombro/tendinitis-del-biceps/
https://www.fisify.com/dolor-de-hombro/bursitis-hombro/
https://www.efisioterapia.net/articulos/lesiones-tendones-flexores-mano
https://www.topdoctors.es/diccionario-medico/tendinitis-muneca#S%C3%ADntomas%20tendinitis%20mu%C3%B1eca
https://www.meds.cl/epitrocleitis-codo-golfista/
https://www.bupasalud.com/salud/lesiones-manguito-rotador
https://www.ucchristus.cl/blog-salud-uc/abc-de-la-salud/e/epicondilitis-o-codo-de-tenista#:~:text=La%20epicondilitis%20lateral%20de%20codo,estabilizar%20la%20mu%C3%B1eca%20y%20dedos.
https://www.ucchristus.cl/blog-salud-uc/abc-de-la-salud/s/sindrome-del-tunel-carpiano
https://www.ucchristus.cl/blog-salud-uc/abc-de-la-salud/t/tenosinovitis-de-quervain
www.promover.cl
promover@promover.cl
97 562 8864